유한양행(대표이사 조욱제)의 비소세포폐암 치료제 ‘렉라자, LECLAZA®‘(미국 상품명 LAZCLUZE™)와 J&J의 리브리반트(성분명:아미반타맙)가 상피세포성장인자수용체(EGFR) 엑손 19 결실 또는 엑손 21 L858R 치환 변이가 확인된 국소 진행성 또는 전이성 비소세포폐암(NSCLC) 성인 환자의 1차 치료제로 FDA의 승인을 받았다.
지난 2월 FDA의 우선심사대상으로 지정되어 심사 중이던 ‘렉라자’와 ‘리브리반트’의 병용요법 승인은 MARIPOSA 3상 연구의 긍정적인 결과가 밑바탕이 되었다. 이 3상 연구에서, 리브리반트와 렉라자 병용요법은 오시머티닙 단독요법에 비해 질병 진행 또는 사망위험을 30% 감소시켰다. 또한 무진행 생존기간(PFS)은 23.7개월로, 오시머티닙의 16.6개월 보다 길었으며, 반응 지속 기간(DOR)도 25.8개월로 오시머티닙의 16.8개월보다 9개월 더 길었다. TP53 돌연변이, 뇌 전이 또는 간 전이가 있는 고위험환자들에서도 리브리반트와 렉라자 병용투여군은 오시머티닙보다 일관된 PFS 혜택을 입증하였으며, 전체 생존율(OS)에서도 우수한 경향을 보였다.
이번 승인으로 렉라자와 리브리반트의 병용요법은 EGFR 변이 NSCLC 환자의 1차 치료제로 승인된 오시머티닙 대비 우월성을 입증한 최초이자 유일한 다중 표적, 비화학요법 병용요법이 되었다. 고도로 선택적이고 뇌 침투가 가능한 3세대 경구 EGFR 티로신 키나제 억제제(TKI)인 렉라자와 면역 세포 유도 활성을 가진 EGFR 및 중간엽 상피 전이(MET) 수용체 타겟 이중 특이성 항체 리브리반트를 결합하여 EGFR의 세포 내외 도메인 모두에서 작용하는 유일한 다중 표적 병용요법이 승인된 것이다.
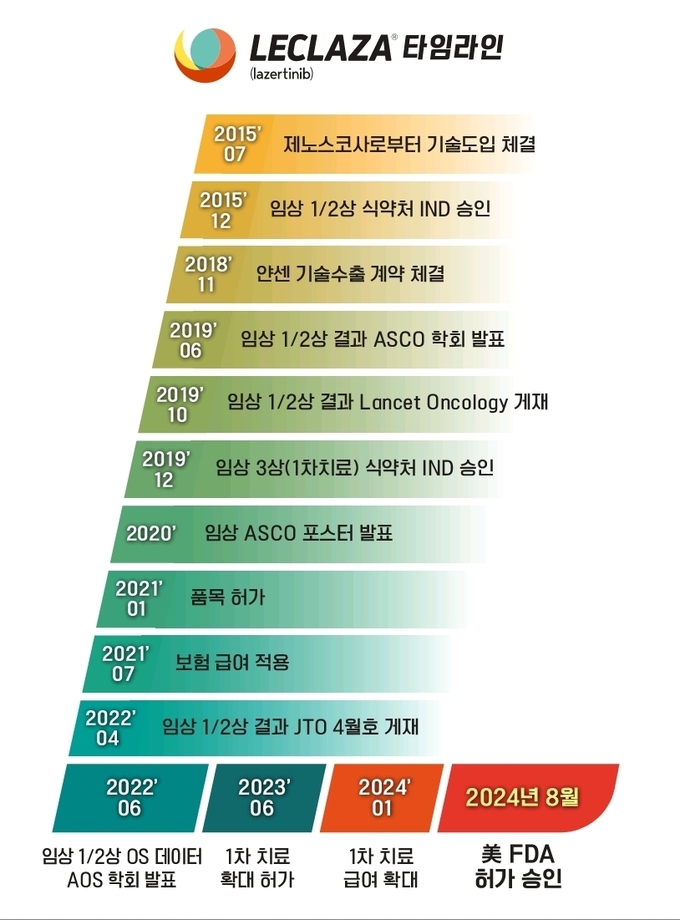
이번 FDA승인으로 유한양행은 R&D에서 오픈이노베이션의 첫 결실을 맺게 되었다. 2021년 1월 국산신약 제31호 신약으로 허가 받은 비소세포폐암 치료제인 렉라자는 23년 6월 국내 1차 치료제로 허가가 확대된 이후 6개월 만에 건강보험 급여 적용을 받아 24년 1분기 처방 200여억원을 달성했으며 연내 1,000억원의 목표를 달성할 것으로 기대되고 있다. 이번 FDA에서 리브리반트의 병용요법 허가로 인해 승인심사를 앞두고 있는 유럽, 중국, 일본은 물론 국내에서도 렉라자의 처방에 긍정적인 영향을 줄 것으로 기대된다.
유한양행 조욱제 사장은 “렉라자의 FDA의 승인은 오픈이노베이션을 통한 유한양행 R&D투자의 유의미한 결과물.” 이라며 “이번 승인이 종착점이 아닌 하나의 통과점이 되어 R&D투자를 통해 한국을 대표하는 글로벌 혁신신약 출시와 함께 유한양행의 Global Top 50 달성을 위한 초석이 되었으면 한다.” 고 밝혔다.















