보건복지위원회 백종헌 국회의원(국민의힘, 부산 금정구)이 건강보험공단으로부터 제출받은 ‘최근 5년간 내시경 검진 및 소독 현황’에 따르면 전체 국가건강검진기관 중 2.1% 수준인 593개소가 내시경 소독 관련 부적정을 받았으며, 그중 의원급이 80.1%에 달했고 내시경 소독액 재사용이나 폐기 관련 지침이 부재하여 보완이 필요한 것으로 나타났다.
최근 5년간 연도별 내시경 검진 현황에 따르면 위 내시경검사의 경우 2019년 수검자가 709만 명에서 2023년 804만명으로 약 13% 증가하고 있었다. 대장 내시경의 경우 같은 기간 12만 4천명에서 11만 3천명으로 8.8% 감소했다.
검사비용은 위 내시경이 2019년 4,202억원에서 2023년 5,478억원으로 30% 증가했고, 같은 기간 대장 내시경이 125억원에서 137억원으로 9.6% 증가했다.
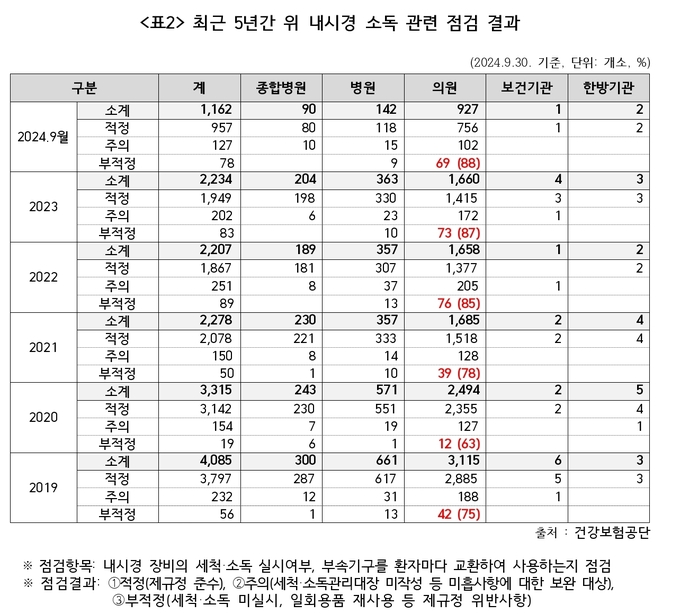
이어서 최근 5년간 위, 대장 내시경 소독 관련 점검 결과 국가건강검진기관 총 28,783개소 중 2.1%에 해당하는 593개소에서 부적정 결과를 받았으며, 세부적으로 의료기관종별로는 최근 5년간 전체 위 내시경 소독 관련 부적정(375건) 중 의원급 의료기관의 비중이 가장 높았으며 의원급 비율은 2019년 75%에서 2023년 87%로 증가하고 있었다.
또한 진료일기준 최근 5년간 내시경 세척소독료 청구금액의 경우 2019년 714억원에서 2023년 829억원으로 16% 증가하고 있었다.
그런데 현재 내시경 소독에는 복지부 고시(의료기관 사용 기구 및 물품 소독 지침)에 따른 고수준 소독액을 사용하고 있지만 소독액 노출시간, 종류 및 세척 방법만 정의하고, 국민건강보험의 내시경 세척 소독 매뉴얼의 장기간, 반복 사용 및 최소 유효 농도를 유지하지 못하는 소독액 폐기 관련 내용은 부재하여 보완이 필요한 것으로 나타났다.
현행 국민건강보험의 내시경 세척 소독 메뉴얼에 따르면 대부분의 내시경 고수준 소독액은 재사용이 가능하지만 장기간 사용, 반복 사용 시 희석 농도가 떨어지고 효과가 감소하므로 첫 소독을 시행하기 전 소독액의 농도를 검사하도록 되어 있다.
또한 최소 유효 농도를 유지하지 못하는 소독액은 폐기하며, 최소 유효 수준의 농도를 보이더라도 유효기간이 지난 소독액도 폐기하도록 되어 있다.
백종헌 의원은 “내시경 검진을 받는 환자들이 소독액을 무리하게 재사용하거나 제대로 소독되지 않은 내시경으로 질병에 감염될 우려가 있는데 의원급 의료기관의 소독 부적정 비율이 점차 증가하고 있어 우려가 된다”면서 “복지부 및 건보공단과 내시경 소독액 재사용 및 폐기 관련 지침을 정비하고 내시경 소독 실태에 대해 관리‧감독을 강화해야 할 것”이라고 강조했다.















